 Таинственный и одновременно прекрасный период в жизни каждой женщины — это беременность. Это время, когда тревоги и усталость сменяются моментами восторга и радости. В это время в утробе матери зарождается новая человеческая жизнь. С момента зачатия прошло уже примерно 40 недель, и вот вот малыш должен появится на свет.
Таинственный и одновременно прекрасный период в жизни каждой женщины — это беременность. Это время, когда тревоги и усталость сменяются моментами восторга и радости. В это время в утробе матери зарождается новая человеческая жизнь. С момента зачатия прошло уже примерно 40 недель, и вот вот малыш должен появится на свет. Беременность заканчивается уникальным процессом — родами, удачный исход которых особенно важен для здоровья матери и ребенка. Каждые роды отличаются своими физиологическими особенностями проведения, поэтому надлежащий медицинский контроль просто необходим. Ведь в любой момент могут возникнуть осложнения, требующие медикаментозного и хирургического вмешательства. Схватки, сопровождающиеся болевыми ощущениями, позволяют малышу родиться на свет. Но никакая боль не сравниться с тем чувством радости и счастья, когда раздаётся первый плач малыша, говорящий о том, что роды прошли удачно.
Беременность заканчивается уникальным процессом — родами, удачный исход которых особенно важен для здоровья матери и ребенка. Каждые роды отличаются своими физиологическими особенностями проведения, поэтому надлежащий медицинский контроль просто необходим. Ведь в любой момент могут возникнуть осложнения, требующие медикаментозного и хирургического вмешательства. Схватки, сопровождающиеся болевыми ощущениями, позволяют малышу родиться на свет. Но никакая боль не сравниться с тем чувством радости и счастья, когда раздаётся первый плач малыша, говорящий о том, что роды прошли удачно.Роды — это великое таинство, приобщаясь к которому женщина становится творцом величайшего чуда — новой жизни. С точки зрения физиологии роды это — сложный безусловно-рефлекторный акт, направленный на изгнание плода из полости матки после достижения им жизнеспособности.

Предвестники
 Как правило, за 2–3 недели перед родами, женщины испытывают необычные ощущения, которые предшествуют наступлению родов. Предвестниками родов принято называть внешние, реально ощутимые для будущей мамы проявления тех изменений в её организме, которые являются непосредственной подготовкой к началу родовой деятельности.
Как правило, за 2–3 недели перед родами, женщины испытывают необычные ощущения, которые предшествуют наступлению родов. Предвестниками родов принято называть внешние, реально ощутимые для будущей мамы проявления тех изменений в её организме, которые являются непосредственной подготовкой к началу родовой деятельности. С точки зрения медицины — предвестники родов — это симптомы, наступающие за месяц или две недели до родов.
К предвестникам родов обычно относят:
- опускание дна матки (женщины говорят: «живот опустился»),
- увеличение объема выделений из влагалища (обычно прозрачных),
- стабилизацию или даже снижение веса беременной,
- тренировочные схватки,
- созревание шейки матки,
- отхождение слизистой пробки.
Протекание родовой деятельности в значительной степени зависит от готовности организма к родам. Формирование готовности происходит за 10–15 дней до родов. Готовность организма определяют степенью «зрелости» шейки матки и готовностью матки сокращаться под воздействием выделяющихся в большом количестве необходимых для осуществления родов гормонов и биологически активных веществ. «Зрелость» шейки матки — главный критерий готовности к родам.
Полезно знать
У здоровой женщины с хорошим гормональным фоном шейка матки к сроку родов зрелая, а значит, готовая к началу родов. Если у женщины по каким-либо причинам снижено образование простагландинов, то шейка к моменту родов недостаточной степени зрелости и может понадобиться ее медикаментозная подготовка (введение искусственных простагландинов). Признаки зрелости шейки матки появляются при доношенной беременности, начиная с 38 недель.
Зрелая шейка матки полностью размягчена, укорочена или резко укорочена, шеечный канал свободно пропускает один палец и более, не изогнут, плавно переходит на нижний сегмент матки в области внутреннего зева. Через своды достаточно отчетливо пальпируется предлежащая часть плода. Стенка влагалищной части шейки матки значительно истончена (до 4–5 мм), влагалищная часть расположена строго по проводной оси таза, наружный зев определён на уровне седалищных остей.
Другие признаки скорого наступления родов появляются несколько позже и непосредственно предшествуют им. Они характерны для подготовительного, или прелиминарного, периода родов.
Прелиминарный (подготовительный) период
Прелиминарный период родов — это еще не роды, а подготовительный период, продолжительностью не больше суток. Дискомфорта у будущей мамы он не вызывает, шейка матки подготавливается к родам. Она, приоткрываясь, размягчается. При этом женщина ощущает небольшие, почти безболезненные схватки, которые со временем начинают усиливаться.
В норме, прелиминарный период родов продолжается не более суток, а обычно меньше. За это время организм «настраивается» на предстоящие роды. Шейка матки становится совсем мягкой, способной растягиваться под действием схваток. Мышцы матки начинают периодически сокращаться. От схваток в родах эти сокращения отличаются нерегулярностью (промежутки между сокращениями бывают то больше, то меньше), неодинаковой силой и продолжительностью. Такие сокращения в норме безболезненны и ощущаются только как напряжение живота или небольшое давление в его нижних отделах.
Полезно знать
Лучше всего подготовительный период родов протекает тогда, когда женщина спит — будь то днем или ночью. При этом внешние раздражители ею не воспринимаются, а потому быстрее устанавливаются важные связи между центральной нервной системой и нервно-мышечным аппаратом матки.
Если этот этап протекает патологически, то он приобретает большое значение — затягивается по времени с нерегулярными болезненными схватками. Отличить, правильно ли проходит прелиминарный период, может только врач. Патологическое течение происходит в основном у возбудимых женщин, которые испытывают страх или неуверенность перед родами. У них нарушается сон, появляется нарастающее чувство тревоги и усталость. Поэтому часто возникает родовая патологическая деятельность. Однако от того, как протекает подготовительный период родов не зависит течение самих родов.
Как протекают роды
Средняя продолжительность физиологических родов составляет 7–12 (до 18) часов. Роды, продолжающиеся менее 6 часов, называют быстрыми, а 4 часа и менее — стремительными или штурмовыми. Если продолжительность превышает 18 часов, роды считаются затяжными. Быстрые, стремительные и затяжные роды являются патологическими, так как часто сопряжены с риском травмы плода, родовых путей, кровотечения в последовом и раннем послеродовом периодах и другими осложнениями.
В медицине нормальными считаются следующие показатели:
- одноплодная беременность,
- головное предлежание,
- соразмерность головки плода и таза матери,
- здоровье плода при нормальном функционировании плаценты,
- доношенная беременность (38–40 недель),
- координированная родовая деятельность, не требующая коррекции,
- нормальный механизм родов, соответствующий костному тазу,
- своевременное излитие околоплодных вод (при раскрытии шейки матки на 6–8 см — активная фаза I периода родов),
- отсутствие акушерского травматизма (разрывы родовых путей) и оперативных вмешательств в родах,
- продолжительность родов: у первородящих — от 7 до 14 часов, у повторнородящих — от 5 до 12 часов,
- отсутствие у ребёнка гипоксических, травматических или инфекционных осложнений, аномалий развития или уродств,
- физиологическая кровопотеря в последовом и раннем послеродовом периоде не выше 0,5% массы тела роженицы.
Процесс делится на три периода:
- I период (раскрытия). В результате регулярных схваток (непроизвольного сокращения мышц матки) происходит раскрытие шейки матки.
- II период (изгнания). К схваткам присоединяются потуги — произвольные (то есть контролируемые роженицей) сокращения мышц брюшного пресса. Ребенок продвигается по родовым путям и рождается на свет.
- III период (последовый). Происходит рождение последа (плаценты и оболочек).
Первый период
Первый — самый продолжительный и болезненный, характеризующийся регулярными схватками, приводящими к раскрытию шейки матки. Во время беременности шейка матки цилиндрическая, плотная, и надежно закрывает выход из матки, в родах она препятствие для появления ребенка на свет, а значит, родиться он не сможет, пока она полностью не откроется (10 см, или 5 пальцев).
Сколько длится первый период родов? Если это ваши первые роды, продолжительность первого периода может превысить 12–14 часов. При повторных родах этот промежуток укорачивается до 6–8 часов и даже меньше.
Инфографика — раскрытие шейки матки
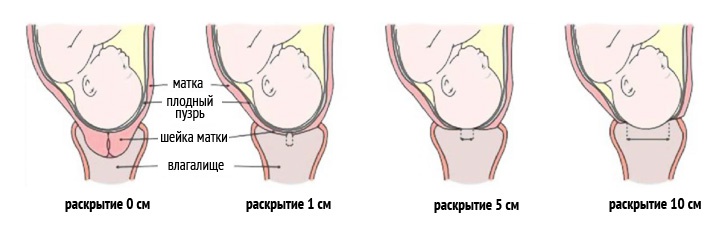
Укорочение и сглаживание шейки матки у рожавших и первородящих женщин происходит по-разному. У первородящих перед родами наружный и внутренний зев закрыты. Происходит раскрытие внутреннего зева, укорочение шеечного канала и шейки матки, а затем постепенное растяжение канала шейки матки, укорочение и сглаживание шейки.
Закрытый до того наружный («акушерский») зев начинает раскрываться. При полном раскрытии он выглядит как узкая кайма в родовом канале. У повторнородящих в конце беременности канал шейки матки проходим для одного пальца вследствие его растяжения предыдущими родами. Раскрытие и сглаживание шейки матки происходит одновременно.
Своевременный разрыв плодного пузыря происходит при полном или почти полном раскрытии маточного зева.
Разрыв плодного пузыря до родов называют преждевременным, а при неполном раскрытии шейки матки (до 6 см) — ранним. Иногда вследствие плотности плодных оболочек разрыва плодного пузыря не происходит и при полном раскрытии шейки матки (запоздалое вскрытие).
В связи с неравномерностью процесса раскрытия шейки матки и продвижения плода по родовому каналу различают несколько фаз I периода:
- I Латентная фаза: начинается с установления регулярного ритма схваток и заканчивается сглаживанием шейки матки и раскрытием маточного зева на 3–4 см. Продолжительность фазы около 5–6 часов. Фазу называют «латентной», потому что схватки в этот период безболезненные или малоболезненные, при физиологических родах нет нужды в медикаментозной терапии.
- II Активная фаза: начинается после раскрытия маточного зева на 4 см. Характерна интенсивная родовая деятельность и довольно быстрое раскрытие маточного зева. Средняя продолжительность фазы составляет 3–4 часа. Скорость раскрытия у первородящих составляет 1,5–2 см/ч, у повторнородящих 2–2,5 см/ч.
В настоящее время ведение первого этапа предполагает свободное поведение роженицы, она может активно двигаться, применять методы самообезболивания. При необходимости его могут обезболить, применяются спазмолитики, наркотические и не наркотические анальгетики, эпидуральная анестезия. Если роды осложняются слабостью сил, этот промежуток затягивается, может быть применена стимуляция деятельности. В случаях, когда околоплодный пузырь самопроизвольно в нужный момент не вскрывается, производят амниотомию.
Для ранней диагностики внутриутробной гипоксии необходима оценка состояния плода, в связи с чем целесообразно применение периодической аускультации сердца плода и непрерывное проведение КТГ . Проведение периодической аускультации сердца у плода в первом периоде родов осуществляют каждые 15 мин, а во втором периоде — после каждой потуги.
Обезболивание
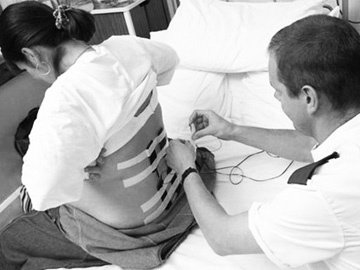 Поскольку боль сопровождает практически весь родовой акт, который в норме может продолжаться от 8 до 18 часов, то любая женщина запоминает данный процесс на всю жизнь. Боль в родах имеет яркую эмоциональную окраску, которая в зависимости от индивидуальных психологических особенностей личности, а также конкретных обстоятельств, которые окружают родовой акт, может переноситься легко или, напротив, очень тяжело.
Поскольку боль сопровождает практически весь родовой акт, который в норме может продолжаться от 8 до 18 часов, то любая женщина запоминает данный процесс на всю жизнь. Боль в родах имеет яркую эмоциональную окраску, которая в зависимости от индивидуальных психологических особенностей личности, а также конкретных обстоятельств, которые окружают родовой акт, может переноситься легко или, напротив, очень тяжело.Женщина в родах должна сохранять чувствительность, а мышцы не должны расслабляться, поскольку это приведет к остановке родового акта и необходимости применения стимулирующих препаратов. Поэтому для обезболивания родов используется, как правило, лишь определенный набор препаратов.
Все применяемые в настоящее время методики обезболивания родов не являются идеальными, поскольку каждый способ имеет плюсы и минусы, и поэтому в конкретном случае способ обезболивания необходимо подбирать индивидуально с учетом психологического и физического состояния женщины, а также акушерской ситуации (положение, вес плода, ширина таза, повторные или первые роды и т.д.). Выбор оптимального для каждой конкретной женщины метода обезболивания родов осуществляется совместно врачом-акушером-гинекологом и анестезиологом. Эффективность различных методов обезболивания родов неодинакова, поэтому для наилучшего эффекта можно использовать их комбинации.
Обезболивание родов при наличии тяжелых хронических заболеваний у женщины является не просто желательной, а необходимой процедурой, поскольку облегчает ее страдания, снимает эмоциональное напряжение и страх за собственное здоровье и жизнь ребенка.
Однако, не всем женщинам необходимо обезболивание родов, поскольку они нормально переносят данный физиологический акт. Но не стоит и делать противоположного вывода, что все могут «перетерпеть». Иными словами — обезболивание родов является медицинской манипуляцией, которая должна выполняться и использоваться при необходимости. При этом в каждом конкретном случае врач решает, какой именно метод применить.
Нужно ли обезболивание?
Правильнее всего подготовиться к родам заранее. С помощью так называемой психопрофилактической подготовки можно повысить порог болевой чувствительности и облегчить течение родов. Считается, что психологически готовая к родам женщина, хорошо представляющая себе все этапы родового процесса, умеющая правильно дышать, владеющая методами самоустранения боли и нацеленная на результат вполне может обойтись без обезболивания. В таких случаях роды ассоциируются не с «муками», а с ожиданием чуда, огромного счастья — скорой встречей с самым любимым и прекрасным человеком, которого вы так долго ждали.
Но все же не стоит быть радикально настроенным за или же против обезболивания. Необходимо помнить, что обезболивание — это эффективная процедура, имеющая возможные побочные эффекты, поэтому нельзя применять ее так, как хочется. Обезболивать роды нужно только тогда, когда этого требует конкретная ситуация, а не по инструкции или некоему усредненному для всех стандарту.
Поэтому решение вопроса «делать ли обезболивание родов?» нужно принимать отдельно по каждой конкретной ситуации, исходя из состояния женщины и плода, наличия сопутствующей патологии и течения родов. То есть, обезболивание нужно обязательно производить, если женщина плохо переносит родовые муки, или ребенок страдает от гипоксии, поскольку в такой ситуации польза медицинской манипуляции намного превышает возможные риски побочных эффектов. Если же роды протекают нормально, женщина спокойно переносит схватки, а ребенок не страдает от гипоксии, то можно обойтись без обезболивания, поскольку дополнительные риски в виде возможных побочных эффектов от манипуляции не оправданы.
Поэтому можно сделать простой вывод, что обезболивание в родах является нужным, когда к этому имеются показания со стороны женщины или ребенка. Если же такие показания отсутствуют, то обезболивать роды не нужно.
Существуют определенные четкие показания к применению обезболивания. Вот некоторые из них:
- Гипертония у роженицы.
- Повышение давления у женщины в родах.
- Роды на фоне гестоза или преэклампсии.
- Тяжелые заболевания сердечно-сосудистой и дыхательной системы.
- Тяжелые соматические заболевания у женщины, например, сахарный диабет и др.
- Дискоординация родовой деятельности.
- Сильная боль в родах, ощущаемая женщиной, как невыносимая и др.
Вся совокупность методов обезболивания родов подразделяется на три большие группы:
- Немедикаментозные методы.
- Медикаментозные методы.
- Регионарная анальгезия (эпидуральная анестезия).
Немедикаментозные методы обезболиванию включают в себя различные психологические техники, физиотерапевтические процедуры, правильное глубокое дыхание и другие способы, основанные на отвлечении от боли.
Медикаментозные методы обезболивания родов, как понятно из названия, основаны на применении различных лекарственных препаратов, обладающих способностью уменьшать или купировать болевое ощущение.
Регионарная анестезия, в принципе, может быть отнесена к медикаментозным методам, поскольку она производится при помощи современных мощных обезболивающих лекарственных препаратов, которые водятся в пространство между третьим и четвертым поясничными позвонками. Регионарная анестезия является самым эффективным методом обезболивания родов, и поэтому в настоящее время используется весьма широко.
Второй период
 Продолжительность данного периода у первородящих составляет 30–60 минут, у повторнородящих — 15–20 минут. Обычно для рождения плода достаточно 5–10 потуг. При более длительных потугах происходит уменьшение маточно-плацентарного кровообращения, что может повлиять на шейный отдел позвоночника плода.
Продолжительность данного периода у первородящих составляет 30–60 минут, у повторнородящих — 15–20 минут. Обычно для рождения плода достаточно 5–10 потуг. При более длительных потугах происходит уменьшение маточно-плацентарного кровообращения, что может повлиять на шейный отдел позвоночника плода.Этот временной отрезок многие родившие женщины характеризуют даже как менее болезненный, чем первый, однако все сходятся в одном — это самая тяжелая работа, которую женщина делает в своей жизни.
Этот этап получил название потужной, или период изгнания плода. Когда шейка матки достаточно раскрывается, головка ребенка опускается в малый таз женщины и оказывает давления на нервные сплетения в области крестца. Появляется неодолимое желание тужиться, оно непроизвольно и бороться с ним очень трудно. Это ощущение аналогично тому, что возникает при посещении туалета «по-большому», иногда неопытные роженицы путают потуги с желанием освободить кишечник. Обычно потуги появляются при раскрытии шейки матки на 8 см, если поспешить и подчиниться этому желанию, ребенок сможет родиться, однако велик риск травмы шейки матки. Поэтому в самом начале потужного периода первые потуги акушерка обычно предлагает роженице «продышать», запрещает тужиться. В этот момент проводится влагалищное обследование, акушерка убеждается в достаточном раскрытии шейки матки и правильном развитии родов.
Время потуг очень ответственное, и требует от матери больших усилий, внимания к тому, что говорит медперсонал. Можно много читать, посещать курсы подготовки к родам, разучивать техники дыхания и всё равно оказаться не готовой, и тогда команды акушерки, когда и что делать, когда и как дышать, как тужиться приходят на выручку. Во втором этапе ребенок должен пройти по родовым путям, совершив при этом несколько сложных поворотов, и родиться. Ведение его заключается в постоянном контроле состояния плода, так как именно сейчас малыш испытывает самый большой стресс.
Полезно знать
Продвижение головки плода в период изгнания должно проходить непрерывно и постепенно. Головка плода не должна оставаться в одной и той же плоскости более часа. Во время прорезывания головки необходимо оказывать ручное пособие. При разгибании головка плода оказывает сильное давление на тазовое дно, происходит его растяжение, что может привести к разрыву промежности. Стенки родового канала сдавливают головку плода, возникает угроза нарушения кровообращения головного мозга. Оказание ручного пособия при головном предлежании снижает риск возникновения этих осложнений. Ручное пособие при головном предлежании направлено на предотвращение разрывов промежности.
Риски второго периода — это внутриутробная гипоксия плода, запрокидывание частей тела ребенка при неправильных предлежаниях, слабость родовых сил, кровотечения. Кровотечения могут свидетельствовать о таком грозном осложнении как отслойка плаценты. Иногда по состоянию здоровья матери она не может перенести большую физическую нагрузку при потугах.
Роды с исключением потужного периода предполагают рассечение промежности (перинеотомию) и наложение вакуум-экстрактора или акушерских щипцов. От такого прогнозируемого ведения родов в настоящее время практически отказались, заранее выбирая в таких случаях кесарево сечение.
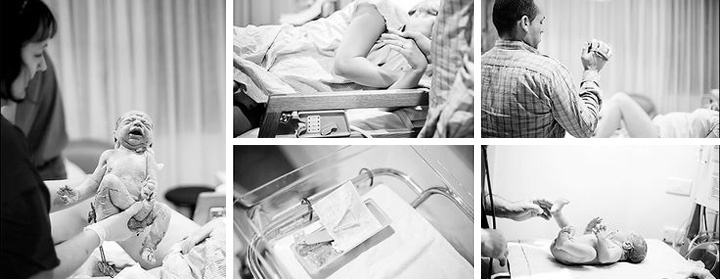
Многие женщины отмечают, что сами потуги почти безболезненны. С каждой потугой головка плода опускается всё ниже в малый таз матери, совершая при этом поворот, потом она начинает прорезываться. На каждой схватке затылок малыша показывается из половых путей матери и уходит обратно, ребенок «подныривает» головой под симфиз матери, рождается сначала затылок, потом личико малыша, наконец, вся головка. В момент прорезывания головки ребенка обычно чувствуется острая кратковременная боль. Дальше ребенок поворачивается личиком к правому или левому бедру матери, рождается верхнее плечико, потом нижнее, и всё тельце выскальзывает в руки акушера. Раздается первый крик ребенка, второй период заканчивается.
Во втором периоде происходит изменение формы головы плода — кости черепа плода конфигурируют для прохода через родовой канал. Кроме этого, на головке возникает родовая опухоль — отёк кожи и подкожной клетчатки. Родовая опухоль не имеет чётких контуров и мягкой консистенции, может переходить через швы и роднички, располагается между кожей и надкостницей. Опухоль самостоятельно рассасывается через несколько дней после родов.
Общая продолжительность первого и второго периодов родов в настоящее время у первородящих составляет в среднем 10–12 ч, у повторнородящих — 6–8 ч. Различия в продолжительности родов у первородящих и повторнородящих отмечают, главным образом, в латентной фазе первого периода родов, тогда как в активной фазе существенных различий нет.
Третий период
 Третий период родов Это время от рождения ребенка до рождения его оболочек и плаценты. Это кратковременный период, в среднем 15–20 минут, он безболезненный и не заметный для матери. Другое его название — последовый этап.
Третий период родов Это время от рождения ребенка до рождения его оболочек и плаценты. Это кратковременный период, в среднем 15–20 минут, он безболезненный и не заметный для матери. Другое его название — последовый этап.После рождения плода происходит резкое уменьшение объёма матки. Через 5–7 мин после отделения плода на протяжении 2–3 схваток — происходит отделение плаценты и изгнание последа. Перед этим дно матки расположено на уровне пупка. Несколько минут матка находится в состоянии покоя, возникающие схватки безболезненны. Кровотечение из матки незначительное или отсутствует. После полного отделения плаценты от плацентарной площадки дно матки поднимается выше пупка и отклоняется вправо. Контуры матки приобретают форму песочных часов, так как в нижнем её отделе находится отделившееся детское место. При появлении потуги происходит рождение последа. Кровопотеря при отделении последа не превышает 150–250 мл (0,5% массы тела роженицы). После рождения последа матка приобретает плотность, становится округлой, располагается симметрично, её дно находится между пупком и лоном.
Обычно плацента отделяется самостоятельно, и потребуется лишь немного потужиться, чтобы она вышла, но в некоторых случаях она не отделяется слишком долго. Если признаки отделения плаценты отсутствуют в течение 30 минут после рождения плода, показано обезболивание с последующим ручным отделением плаценты и выделением последа.
Следующая ответственная задача — осмотр последа и мягких родовых путей. Для этого послед кладут на ровную поверхность материнской стороной вверх и внимательно осматривают плаценту; в норме поверхность долек гладкая и блестящая. Если возникло сомнение в целости последа или обнаружен дефект плаценты, то немедленно производят ручное обследование полости матки и удаление остатков плаценты. При осмотре оболочек определяют их целостность. Также необходимо установить, не проходят ли по оболочкам кровеносные сосуды, что отмечают при существовании добавочной дольки плаценты. Если на оболочках заметны оборванные сосуды, вероятно, в матке осталась добавочная долька. В этом случае также производят ручное отделение и удаление задержавшейся добавочной дольки. Обнаружение рваных оболочек говорит о том, что в матке находятся их обрывки. По месту разрыва оболочек можно определить расположение плацентарной площадки по отношению к внутреннему зеву. Чем ближе к плаценте разрыв оболочек, тем ниже была расположена плацента, и тем выше опасность кровотечения в раннем послеродовом периоде. Осмотр наружных половых органов производят на родильной кровати. Затем в малой операционной комнате у всех первородящих и повторнородящих осматривают стенки влагалища и шейку матки при помощи влагалищных зеркал. Обнаруженные разрывы зашивают. После рождения последа наступает послеродовой период, роженицу называют родильницей. В течение раннего послеродового периода (2 часа после отделения последа) родильница находится в родильном отделении. Необходимо следить за её общим состоянием, состоянием матки, величиной кровопотери. Через 2 часа родильницу переводят в послеродовое отделение.
Полезно знать
Послеродовый период, начинается от момента рождения плаценты и продолжается до 40 дней. Ранний послеродовый временной промежуток — это первые 2 часа после того, как мать благополучно разрешилась, когда высок риск послеродовых гипотонических кровотечений.
Видео
Что происходит с новорожденным сразу после рождения
Если роды прошли правильно, по плану, без осложнений, то после рождения сразу же малыша выкладывают маме на живот, а затем перерезают пуповину. На родах всегда присутствует детский врач — неонатолог, который осматривает ребенка сразу после рождения и ставит ему первую в его жизни оценку по шкале Апгар. Таким образом оценивается общее состояние ребенка, характеризующее его жизнеспособность.
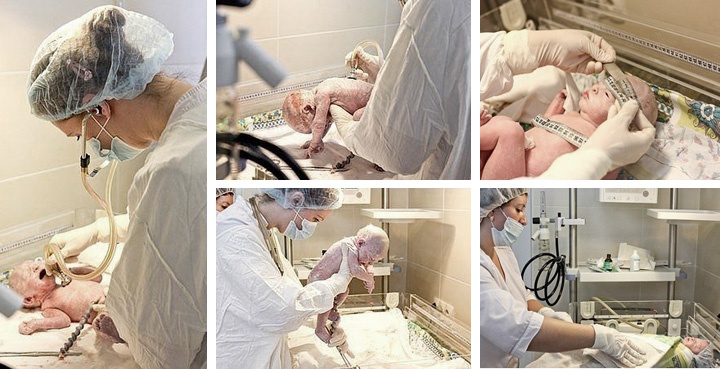
Состояние здоровья младенцев оценивалось по пяти признакам:
- A (appearance) — цвет кожи.
- Р (pulse) — пульс.
- G (grimace) — гримасы.
- A (activity) — активность движения, тонус мышц.
- R (respiration) — дыхательные движения, рефлекторная возбудимость.
После рождения ребенка осматривают и присваивают 0, 1 или 2 балла по каждому из признаков шкалы. Балл 2 считается высшим, балл 1 — признак выражен слабо, 0 баллов — признак отсутствует. Подсчет баллов обычно проводят на 1-й и 5-й минуте жизни. Поэтому оценок по Апгар всегда две, например: 9/9 баллов. Максимальный общий счет баллов равен 10, но новорожденные редко набирают столько в 1-ю минуту жизни.
- Результат от 7 до 10 считается отличным показателем состояния младенца.
- Состояние является стабильным — при 7–8 баллах.
- Новорожденным, набравшим 4–6 баллов, могут потребоваться некоторые реанимационные процедуры.
- А тем, чей результат ниже 4, требуется экстренная медицинская помощь для спасения жизни.
Оценка по шкале Апгар — это не приговор и ни в коем случае не диагноз. Эти цифры необходимы докторам для того, чтобы оценить состояние малыша на данный конкретный момент — сразу же после рождения. Шкала Апгар не используется для прогнозов и не может служить ориентиром в детском здоровье.
Полезно знать
Шкала Апгар была предложена Вирджинией Апгар, американским врачом-анестезиологом в акушерстве, в 1952 году. Она разработала методику для определения, какому малышу при рождении следует оказывать больше внимания.
Что происходит в первые часы жизни новорожденного
На протяжении первых секунд после рождения ребенок практически полностью обездвижен, не воспринимает звук и свет, не реагирует на болевые раздражители, его мышцы лишены тонуса, не вызываются никакие рефлексы. Это состояние называется «родовой катарсис», что в переводе с греческого означает «очищение». Происходит это из-за колоссального количества самых разнообразных ощущений и раздражителей, обрушивающихся на ребенка в последние мгновения родов. Срабатывает защитный механизм, предотвращающий информационный шок. Плод, на протяжении девяти месяцев находившийся в утробе матери, в одночасье оказывается в совершенно иных условиях. Вместо постоянной температуры 37°С — температура помещения, кажущаяся ребенку очень низкой, и надо к ней приспособиться. Вместо постоянно окружавшей его водной среды — воздух, которым надо научиться дышать. Вместо невесомости — сила земного тяготения, к которой надо привыкать. Было темно — а теперь вокруг яркий свет! Было тихо — а сейчас шквал самых разнообразных звуков! В те секунды, которые проходят между рождением и первым криком, малыш находится в особом состоянии.
 Чтобы защитить крохотное только что родившееся существо от шока, эволюция создала это защитное состояние — состояние отсутствия реакции на внешние раздражители. Длится родовой катарсис очень недолго и заканчивается в момент пересечения пуповины. В тот момент, когда рука акушера перерезает этот канал, связывавший мать и дитя, начинается его жизнь, как самостоятельного организма. Как только прерывается кровоток по сосудам пуповины, ребенок совершает свой первый вдох. Этому способствует тот факт, что на протяжении последних минут родов в крови плода возрастает доля углекислого газа, а концентрация кислорода значительно снижается, что оказывает раздражающее действие на дыхательный центр, расположенный в головном мозге ребенка. Из этого центра поступает мощный импульс, сигнализирующий о нарастающей гипоксии (недостатке кислорода), и ребенок громко кричит, совершая первый в своей жизни вдох. Легкие его, на протяжении всего периода внутриутробного развития заполненные жидкостью, расправляются, наполняются воздухом и начинают осуществлять одну из основных жизнеобеспечивающих функций — дыхание.
Чтобы защитить крохотное только что родившееся существо от шока, эволюция создала это защитное состояние — состояние отсутствия реакции на внешние раздражители. Длится родовой катарсис очень недолго и заканчивается в момент пересечения пуповины. В тот момент, когда рука акушера перерезает этот канал, связывавший мать и дитя, начинается его жизнь, как самостоятельного организма. Как только прерывается кровоток по сосудам пуповины, ребенок совершает свой первый вдох. Этому способствует тот факт, что на протяжении последних минут родов в крови плода возрастает доля углекислого газа, а концентрация кислорода значительно снижается, что оказывает раздражающее действие на дыхательный центр, расположенный в головном мозге ребенка. Из этого центра поступает мощный импульс, сигнализирующий о нарастающей гипоксии (недостатке кислорода), и ребенок громко кричит, совершая первый в своей жизни вдох. Легкие его, на протяжении всего периода внутриутробного развития заполненные жидкостью, расправляются, наполняются воздухом и начинают осуществлять одну из основных жизнеобеспечивающих функций — дыхание.В этот же момент начинает свое функционирование малый круг кровообращения, не работавший, в силу своей ненужности, все девять месяцев. Его предназначение — перенос обогащенной кислородом крови от легких к сердцу и насыщенной углекислым газом — от сердца к легким. Поскольку во время внутриутробной жизни легкие плода бездействуют, то и малый круг кровообращения не функционирует. Вместо него существуют каналы (шунты), характерные исключительно для плодового кровообращения — овальное окно между правым и левым предсердием, артериальный проток между аортой и легочной артерией. Эти шунты прекращают свое функционирование постепенно на протяжении нескольких часов, а иногда и дней. Но их существование уже не играет никакой роли в кровообращении. Их наличие — одно из проявлений переходного состояния от внутриутробной жизни к внеутробному существованию. Именно их наличием можно объяснить синюшную окраску конечностей новорожденного в первые часы после рождения.
В первые тридцать минут жизни ребенок пребывает в состоянии максимального напряжения приспособительных реакций. Происходит кардинальная перестройка систем дыхания и кровообращения, о которой говорилось выше. На протяжении этого периода ребенок находится в состоянии возбуждения, он практически постоянно громко кричит (это необходимо для полного расправления легочной ткани), он активен, зрачки его расширены, мышечный тонус, практически отсутствовавший в первые секунды жизни, значительно повышается.
Важность первого прикладывания
Выкладывание ребенка на живот матери является логическим завершением родов. Оно сигнализирует матери и малышу о том, что стрессовая ситуация завершилась благополучно, что оба они потрудились не зря и вышли победителями. Контакт «кожа к коже» необходим, потому что тактильный анализатор является ведущим у новорожденных и получает наибольшее развитие еще в утробе у матери. Известно, что млекопитающие не только и не столько умывают своих детенышей, когда их лижут, — сколько создают мощный поток импульсов, поступающий в мозг и заставляющий работать все системы организма.

Особое значение имеет прикладывание малыша к груди сразу после рождения. Оно способствует скорейшему завершению родов — отделению последа в результате рефлекторного сокращения матки. Раннее прикладывание (в первые полчаса после родов) также способствует увеличению количества молока и продолжительности периода лактации. Даже если ребенок не будет сосать, но только полижет сосок, то хотя бы несколько капель молозива попадут к нему в рот. Таким образом, раннее прикладывание к груди является «пассивной иммунизацией» ребенка, то есть своеобразной прививкой от многих болезней, так как вместе с молозивом в организм малыша попадают защитные антитела. Раннее прикладывание также снижает вероятность токсического действия билирубина, вызывающего желтуху у новорожденных; оно способствует формированию здоровой микрофлоры у ребенка. Кишечник, кожа и слизистые новорожденного стерильны. Во время первых контактов с окружающим миром их заселяют микроорганизмы. Микроорганизмы с кожи матери лучше других приживаются у ребенка.
Еще один очень важный момент адаптации — иммунологический. Находясь в утробе матери, плод пребывает в стерильных условиях. Плацента матери проницаема для некоторых иммуноглобулинов — защитных антител, и плод получает от нее антитела к тем микробам, с которыми знакома ее иммунная система. Этот иммунитет называется трансплацентарным. Собственный же иммунитет новорожденного весьма несовершенен, хотя и достаточно зрел. В частности, отмечается очень низкое содержание иммуноглобулинов класса А, которые отвечают за защиту организма от проникновения возбудителей через слизистые оболочки рта, носа, желудка, а также недостаточное содержание интерферонов — веществ, предохраняющих от вирусных инфекций. В любом случае ребенок рождается, находясь в состоянии иммунодефицита. Это состояние усугубляется при такой патологии беременности, как задержка внутриутробного развития плода, внутриутробная гипоксия, асфиксия в родах, внутриутробное инфицирование. Попадая в новую среду обитания, новорожденный оказывается окруженным бесчисленным количеством микроорганизмов, которые буквально атакуют его иммунную систему. Его кожа, слизистые оболочки сразу же начинают заселяться бактериями, которые будут сопутствовать ему на протяжении очень длительного периода времени. Поэтому для него очень важно, чтобы эти микроорганизмы перешли к нему от его матери. Поэтому так желателен непосредственный контакт кожи ребенка с кожей матери в первые минуты после рождения.

И здесь нельзя не отметить значение совместного пребывания мамы и малыша после родов. Нахождение матери и младенца в одной палате после родов помогает легче пережить этот трудный период и женщине, и ребенку, результативно наладить грудное вскармливание, ведь при совместном пребывании мама обычно кормит ребенка по требованию, а не по часам.
Видеоблог
Дальнейшее развитие ребенка
Что происходит дальше, как ухаживать за ребенком, полезные советы и нормы развития вы можете узнать из нашего календаря развития ребенка.